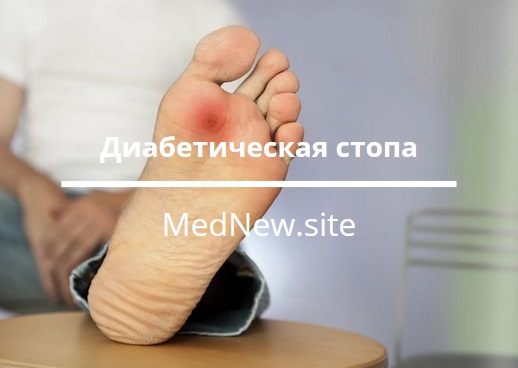
Диабетическая стопа (синдром диабетической стопы) — осложнение сахарного диабета, при котором на стопе образуются трофические язвы. Проблема очень актуальна: сахарным диабетом страдают более ста тысяч жителей нашего города. Почти в четверти случаев данный синдром завершается ампутацией конечности из-за присоединившейся гангрены.
Содержание
Диабетическая стопа — что это такое
Диабетическая стопа (синдром диабетической стопы) это медицинский термин, который используется для обозначения комплекса патологических изменений сосудов, нервов и костно-мышечного аппарата стопы, на фоне сахарного диабета, которые могут привести к развитию гангрены пораженного участка конечности.
Диабетическая стопа — это грозное осложнение диабета и заболевание, которое как и грибок, поражает стопу, как, которое наблюдается у большинства больных с недостаточным контролем уровня глюкозы в крови (недостаточность лечения диабета). В то же время больные диабетом должны знать и соблюдать несколько простых правил по уходу за ногами, которые помогут предотвратить развитие гангрены и потерю конечности.
Основные формы
Развитие диабетической стопы — это последствие поражения нервов и сосудов конечностей. В зависимости от преобладания того или иного патологического компонента различаем следующие виды синдрома диабетической стопы.
Нейропатическая диабетическая стопа — характеризуется трофическими изменениями нижней конечности, возникающими на фоне поражения нервного аппарата стопы. Признаки нейропатической стопы это — сухость и шелушение кожи, снижение потоотделения, деформация костей стопы, спонтанные переломы, плоскостопие, снижение чувствительности стопы к теплу, прикосновению, боли.
Смешанная форма диабетической стопы — характеризуется наличием у одного пациента и нервных и сосудистых трофических изменений стопы. Эта форма диабетической стопы чаще всего встречается у больных с большим «стажем» сахарного диабета. Смешанный тип диабетической стопы проявляется признаками обоих типов патологии описанных выше.
Причины
Причины возникновения диабетической стопы у больных диабетом кроются в нарушении кровоснабжения и иннервации ног. Метаболические нарушения (повышение уровня глюкозы в крови, нарушение обмена жиров и белков) приводят к поражению мелких кровеносных сосудов и нервов, питающих все ткани организма, в том числе и ткани ног. Ввиду своей удаленности от сердца, дистальный отдел ног (стопа, область лодыжек) плохо снабжается кровью даже у здоровых людей. У больных диабетом, диабетическая ангио — и нейропатия стопы (повреждение сосудов и нервов) окончательно нарушают питание тканей этого участка тела, что вскоре приводит к образованию трофических изменений тканей и значительно повышает риск развития гангрены.
Симптомы
В начале своего развития диабетическая стопа обычно не приносит больших страданий больному, поскольку к тому времени значительная часть нервных окончаний стопы уже погибла и не способна вырабатывать болевые импульсы. В этом и заключается коварство: болезнь развивается исподволь и не побуждает сразу идти к врачу.
Ранние признаки рассматриваемого синдрома — отек и покраснение стоп, зябкость стоп, чувство покалывания, ползания мурашек, быстрое утомление ног при ходьбе, судороги икроножных мышц, боль в стопе при хотьбе. Основные изменения могут происходить и по типу костных деформаций — становится все труднее подбирать обувь.
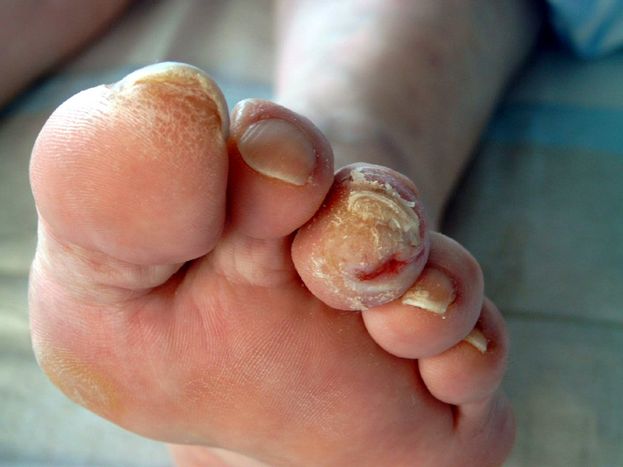
Если на данном этапе не проводят лечение, то патологический процесс продолжает развиваться. Сначала появляются поверхностные язвы, затем — глубокие, проникающие в подкожно-жировую клетчатку, сухожилия, суставы, костные структуры. Присоединение инфекции приводит к тяжелым осложнениям — гангрене и остеомиелиту. Гангрена часто является причиной ампутации стопы, инвалидизации и смертности больных.
Опасность
Только постоянное внимание к коже ног и своевременное обращение к врачу-эндокринологу при появлении симптомов инфекции, связанных с «диабетической стопой» позволит предупредить возникновение серьезных проблем:
- незаживающие раны и язвы на ногах;
- инфекционные процессы: абсцесс и флегмона (нагноение подкожной клетчатки), остеомиелит (воспалительный процесс в кости) и др.;
- гангрена конечности.
Лечение заболеваний из-за «диабетической стопы» проводится только в условиях стационара и зачастую требует хирургического вмешательства.
Диагностика и лечение заболевания
В диагностике могут принимать участие специалисты эндокринологического, подологического, хирургического, подологического, а также ортопедического профиля. Врачи замечают изменение оттенка кожи, сухость, отечность, болевые ощущения, искривление пальцев, а также грибковые поражения. Кроме того, специалисты тестируют рефлексы и оценивают тактильную, вибрационную, а также температурную чувствительность. Пациенты сдают анализ крови для определения уровня содержания глюкозы в крови.
Дополнительно выполняют ультразвуковую допплерографию, рентгеноконтрастную ангиографию, периферическую КТ-артериографию, рентгенографию, рентгенологическую и ультразвуковую денситометрию. Если у больного имеются изъязвления, проводят бакпосев отделяемого со дна язвы.
Лечение
Сперва доктора корректируют нарушения метаболизма и кровяного давления. Для терапии важно разгрузить пораженную конечность и провести местную обработку ран. Назначают терапию фармацевтическими препаратами, а по показаниям оперативное вмешательство. Чтобы поддерживать нормальный уровень сахара в крови эндокринолог индивидуально подбирает необходимую дозировку инсулина. Кровяное давление нормализуют с помощью бета-блокаторов, ингибиторами АПФ, диуретиков и антагонистов кальция.
Если у пациента возникают гнойные и некротические повреждения, ограничивают движение пораженной ноги. Язвенные дефекты лечат методом иссечения омертвевшей ткани, антибактериальными и антисептическими препаратами. Рекомендовано ношение стерильной повязки. Консервативная терапия осуществляется спазмолитиками (Дротаверин, Папаверин) и препаратами А-липоевой кислоты.
Профилактика диабетической стопы
Вам противопоказаны тугие резинки, заштопанные носки или носки с противоскользящими вставками, мятые стельки и тесная обувь. Туфли и ботинки должны удобно сидеть на ноге, не сдавливая пальцы, не натирая в пятке и подъеме. Обувь на босую ногу носить нельзя. Постарайтесь отказаться от сланцев и босоножек с ремешком между пальцами.
Не забывайте, что при нейропатиях, характерных для СД, чувствительность кожи снижается, поэтому можно легко получить термический ожог или травму и ничего не почувствовать. Будьте аккуратнее с горячими ваннами и не ходите по пляжу босиком. Желательно смазывать на ночь стопы жирным кремом. Если по ночам мерзнут ноги, не пользуйтесь грелкой, лучше надеть теплые носки.
При обнаружении малейших дефектов следует обработать ранку и сразу же обратиться в поликлинику. Не пытайтесь лечить язвы народными средствами! Методы консервативного или хирургического лечения подбираются только врачом.