Сердечная недостаточность — состояние, при котором сердце человека по каким-либо причинам теряет способность нормально работать и снабжать все органы нужным количеством крови. Рассматриваемое заболевание довольно часто диагностируется и по статистике больше присуще пациентам женского пола.
Содержание
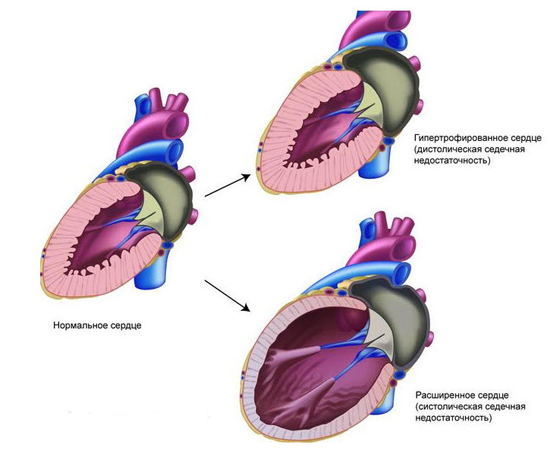
Классификация
Острая сердечная недостаточность
Характеризуется внезапным, динамичным и в какой-то степени непредсказуемым развитием. Приступ может развиться за 3−5 минут или же 3−5 часов. Происходит нарушение сократительной функции сердца, поэтому страдает кровообращение, а нагрузка на ткани сердца (либо на левый, либо на правый желудочек) резко возрастает.
Различные виды острой формы характеризуются:
- застоем крови в различных крупных венах или легочном круге кровообращения;
- резким снижением частоты биения сердца, что становится причиной ухудшения кровоснабжения органов и тканей организма;
- внезапным ухудшением состояние больного, страдающего хронической формой болезни.
Хроническая
Самая распространенная форма. Для нее характерно прогрессирующее течение, нарастание функциональных проблем сердца. Заболевание имеет несколько стадий.
Вначале сердечная мышца компенсирует недостаточный объем выброса крови, увеличивая количество сокращений. В это время постепенно происходит гипертрофия миокарда, сосуды начинают рефлекторно сужаться, а пациент ощущает периодические недомогания.
Такое состояние длится до тех пор, пока механизм компенсации не исчерпывает своих ресурсов. Органы и ткани сильнее испытывают недостаток кислорода, доставляемого с кровью, а продукты метаболизма выводятся хуже. В организме развиваются дистрофические явления.
Причины возникновения
Сердечная недостаточность часто является осложнением или исходом многих заболеваний сердечно-сосудистой системы, в числе которых острый инфаркт миокарда, атеросклеротическое поражение коронарных сосудов, врождённые и приобретённые пороки сердца, кардиомиопатии, артериальная гипертензия, аритмии, тампонада сердца
Среди факторов, которые могут провоцировать появление клинических симптомов у больных с компенсированной сердечной недостаточностью, можно выделить следующие:
- почечная недостаточность;
- тахикардия или выраженная брадикардия;
- острый коронарный синдром;
- эмболия легочной артерии;
- нелеченая артериальная гипертензия;
- нарушение режима медикаментозного лечения сердечной недостаточности;
- инфекция, лихорадка;
- анемия;
- гипертиреоз;
- беременность;
- избыточное потребление жидкости и/или поваренной соли;
- злоупотребление алкоголем и курение;
- нарушение сократимости миокарда.
Симптомы сердечной недостаточности
Общие признаки сердечной недостаточности любого вида:
- затрудненное дыхание, одышка, удушье;
- повышенная утомляемость, снижение физической активности;
- отеки при сердечной недостаточности (в том числе, внутренних органов);
- увеличение массы тела из-за задержки жидкости.
Что касается других симптомов сердечной недостаточности, проявления могут разниться в зависимости от того, в каком желудочке сердца развивается патология.
Для левожелудочковой острой сердечной недостаточности (в связи с застоем крови в малом круге кровообращения) типичны:
- Сердечная астма — приступ удушья происходит ночью или после физического усилия. Возникает ощущение острой нехватки воздуха, одышка быстро нарастает до удушья. Больной дышит ртом, чтобы обеспечить больший приток воздуха.
- Ортопноэ — больной вынужден принимать сидячее положение, при котором улучшается отток крови из сосудов легких.
- Кашель — сначала сухой, далее с выделением розоватой мокроты, пены.
- Отек легких — появляются влажные хрипы, клокочущее затрудненное дыхание, пена изо рта.
Характерные признаки правожелудочковой острой сердечной недостаточности вызваны застоем крови в венах большого круга кровообращения:
- Вздутие шейных вен (связано с затруднением притока крови к сердцу, усиливается при вдохе);
- учащенное сердцебиение (сопровождается одышкой);
- отеки (из-за замедления кровообращения происходит задержка жидкости);
- понижение артериального давления.
Острая
Признаки правожелудочковой недостаточности:
- набухание шейных вен;
- синюшность пальцев, кончика носа, ушей, подбородка;
- увеличение печени;
- появление небольшой желтушности кожных покровов;
- отеки разной степени выраженности.
Признаки левожелудочковой недостаточности:
- одышка разной выраженности вплоть до удушья;
- приступообразный кашель, сухой или с пенистой мокротой;
- выделение пены изо рта и носа;
- положение ортопноэ (вынужденное сидячее или полусидячее положение в постели, как правило, с опущенными вниз ногами);
- влажные хрипы в легких, слышимые на расстоянии (звук лопающихся пузырьков).
Хроническая
- Одышка — учащенное неглубокое дыхание.
- Утомляемость — ухудшение переносимости привычных физических нагрузок.
- Учащенное сердцебиение.
- Периферические отеки (вначале появляются отеки на стопах и голенях, потом они поднимаются выше с развитием отечности бедер, передней брюшной стенки и области поясницы и др.).
- Кашель (сначала сухой, затем с выделением скудной мокроты, при ухудшении состояния в мокроте могут появляться прожилки крови).
- Положение ортопноэ (необходимость лежать с приподнятым положением головы (например, на подушках), поскольку в горизонтальном положении усиливаются одышка и кашель).
Как диагностируют заболевание
Чтобы установить диагноз, пациент обязательно проходит определенные аппаратные исследования.
Электрокардиограмма — самый популярны и доступный способ определить аритмии, недостаточное кровоснабжение, гипертрофию.
ЭхоКГ, то есть эхокардиография устанавливает причину болезни, помогает оценить, насколько хорошо сокращаются желудочки.
Рентгенологическое исследование помогает обнаружить наличие застоя в малом круге кровообращения, определить, не увеличены ли размеры полостей в сердце, способствует контролю успешности проводимого лечения.
Радиоизотопная вентрикулография предполагает введение радиоизотопов, которые помогают определить сократительную функцию желудочков, объем крови, который они способны вместить.
Позитронно-эмиссионная томография (ПЭТ) — одно из последних новшеств в методике диагностирования различных недугов. В частности, этот метод помогает найти не затронутые патологией зоны миокарда, а это позволяет качественнее проводить лечение.
Лечение сердечной недостаточности
При сердечной недостаточности проводится лечение, направленное на устранение первичной причины (ИБС, гипертонической болезни, ревматизма, миокардита, и др.). При пороках сердца, сердечной аневризме, слипчивом перикардите, создающих механический барьер в работе сердца, нередко прибегают к хирургическому вмешательству.
При острой или тяжелой хронической сердечной недостаточности назначается постельный режим, полный психический и физический покой. В остальных случаях следует придерживаться умеренных нагрузок, не нарушающих самочувствие. Потребление жидкости ограничивается 500−600 мл в сутки, соли — 1−2 г. Назначается витаминизированное, легкоусвояемое диетическое питание.
Фармакотерапия сердечной недостаточности позволяет продлить и значительно улучшить состояние пациентов и качество их жизни.
При сердечной недостаточности назначаются следующие группы препаратов:
- сердечные гликозиды (дигоксин, строфантин и др.) — повышают сократимость миокарда, увеличивают его насосную функцию и диурез, способствуют удовлетворительной переносимости физических нагрузок;
- вазодилататоры и ингибиторы АПФ — ангиотензин-превращающего фермента (эналаприл, каптоприл, лизиноприл, периндоприл, рамиприл) — понижают тонус сосудов, расширяют вены и артерии, уменьшая тем самым сопротивление сосудов во время сердечных сокращений и способствуя увеличению сердечного выброса;
- нитраты (нитроглицерин и его пролонгированные формы) — улучшают кровенаполнение желудочков, увеличивают сердечный выброс, расширяют коронарные артерии;
- диуретики (фуросемид, спиронолактон) — уменьшают задержку избыточной жидкости в организме;
- Β-адреноблокаторы (карведилол) — уменьшают частоту сердечных сокращений, улучшают кровенаполнение сердца, повышают сердечный выброс;
- антикоагулянты (ацетилсалициловая к-та, варфарин) — препятствуют тромбообразованию в сосудах;
- препараты, улучшающие метаболизм миокарда (витамины группы В, аскорбиновая кислота, инозин, препараты калия).
При развитии приступа острой левожелудочковой недостаточности (отека легких) пациента госпитализируют и оказывают неотложную терапию: вводят диуретики, нитроглицерин, препараты, повышающие сердечный выброс (добутамин, дофамин), проводят ингаляции кислорода. При развитии асцита проводится пункционное удаление жидкости из брюшной полости, при возникновении гидроторакса — плевральная пункция. Пациентам с сердечной недостаточностью ввиду выраженной гипоксии тканей назначается оксигенотерапия.
Первая помощь
Первая помощь при сердечной недостаточности должна быть направлена на улучшение сократительной способности сердца. Если сердечная недостаточность связана со стенокардией, тогда под язык больному необходимо положить одну таблетку нитроглицерина. Врач, оказывая первую медицинскую помощь, должен применить строфанит, коргликон и дигоксин.
Для уменьшения застоя крови в легочных сосудах эффективен эуфиллин. Лекарство можно вводить внутривенно в виде 2,4%-ного раствора и внутримышечно в виде 24%-ного раствора. Для повышения кислорода больному дают дышать увлажненным кислородом. Также вводится фуросемид или новурит.
Народное лечение
Средства лечения сердечной недостаточности встречаются и в советах народной медицины. Пациенты активно используют их, настаивая на высокой эффективности. Однако не стоит разделять медикаментозную терапию и нетрадиционные методы. Ведь применяя знания фармацевтики, а также опыт предыдущих поколений, вы не только значительно улучшите самочувствие, но и поправитесь гораздо быстрее.
- Наши предки использовали в качестве медикаментов снадобья трав, различные примочки, настойки и отвары. Многие люди и сейчас активно применяют фитотерапию против различных болезней.
- Например, мудрецы Тибета знают, что при ежедневном употреблении орехов, изюма и твердого сыра, состояние сердца гораздо улучшится.
- Также полезно делать витаминизированную пасту. Для ее приготовления необходимо взять курагу, чернослив, изюм и горсть любых орехов. Сухофрукты нужно измельчить. Хранить данный продукт стоит в холодильнике.
- Рекомендовано употреблять по 1 ст.л. утром и вечером натощак. Такое средство не только улучшит работу сердца благодаря богатому содержанию витаминов и микроэлементов, но также поможет справиться с простудными заболеваниями.
Рекомендации народной медицины действительно помогают пациентам добиться потрясающих результатов в лечении. Однако медикаментозная терапия играет ключевую роль в борьбе за жизнь. Отвар из арбузных корок, шиповника, боярышника, тыквы и пшеничная каша не способны существенно изменить свертываемость крови и укрепить сердечную мышцу. Но при сочетании данных продуктов с полноценным лечением, вы почувствуете прилив сил и избавитесь от сопутствующих симптомов намного быстрее.
Возможные осложнения
Если признаки заболевания будут проигнорированы или будет назначена не подходящая терапия, то в дальнейшем возможно развитие тяжелых осложнений у пациента, у которого имеется хроническая сердечная недостаточность:
- частые пневмонии, протекающие в тяжелой форме. Чтобы это предотвратить очень важно своевременно начать принимать антибиотики из-за осложнений на легочную систему;
- многочисленные тромбозы, которые в дальнейшем могут перерастать в тромбоэмболии. Также на фоне этого развивается хроническая венозная недостаточность;
- проблемы в работе почек, печени в следствии плохого обеспечения кислородом через кровь;
- нарушается сердечный ритм;
- общее ухудшение самочувствия, истощение организма;
- возможность возникновения инфаркта, инсульта и внезапной остановки сердца.
Диета при сердечной недостаточности
Лечение и профилактика сердечной недостаточности начинается с диеты. Питание при сердечной недостаточности должно быть калорийным, легкоусвояемым и скорректированным в отношении суточного приема жидкости и соли. Наиболее подходящий режим питания — дробный (5−6 раз в сутки). Из рациона обязательно исключают крепкий чай, кофе, шоколад. Настоятельно рекомендуется не употреблять в пищу острые блюда, копчености. Алкоголь при сердечной недостаточности категорически противопоказан!
Количество соли обычно составляет не более 3−4 гр. в сутки. При ухудшении состояния больного и при нарастании отеков, кардиологи могут рекомендовать пациенту безсолевую диету.
Диета при сердечной недостаточности включает также разумное ограничение употребления жидкости. Обычно суточное потребление воды ограничивается 1200−1500 мл. в сутки, включая все жидкие блюда (супы, чаи, кисели и др.).
Пациентам с сердечной недостаточностью рекомендуются продукты с высоким содержанием калия:
- изюм, курага, орехи, гречневая и овсяная крупа, печеный картофель, брюссельская капуста, бананы, персики, телятина и др.
Калий особенно необходим пациентам, принимающим мочегонные средства и сердечные гликозиды.
При сердечной недостаточности легкой формы, особенно на ранней стадии бывает достаточно изменить образ жизни и питание. Во многих случаях это помогает полностью избавиться от отечности, одышки, нормализовать вес и, тем самым, снять с сердца излишнюю нагрузку.
Профилактика заболевания
Регулярная физическая нагрузка на свежем воздухе (дозированная). При малоподвижном образе жизни нарушаются метаболические процессы, замедляется кровоток, меняется работа венозной и лимфатической систем, истончаются мышечные волокна (в т. ч. волокна миокарда). В некоторых случаях отсутствие оптимальной физической нагрузки ведет к нарушению обмена веществ и, как следствие, набору лишнего веса и ожирению. Это значительно увеличивает возможность возникновения сердечной недостаточности.
Контроль веса. С увеличением массы тела повышается артериальное давление. Возросшему количеству жировых тканей необходима кровь, вследствие чего нагрузка на сердце возрастает. У больного, страдающего ожирением, за счет увеличения ударного объема увеличивается и сердечный выброс, что обуславливает диастолическую дисфункцию и гипертрофию левого желудочка.
Контроль питания. Для профилактики развития заболевания рекомендуется соблюдать специальную диету. Нужно свести к самому минимуму потребление алкоголя, напитков, содержащих кофеин, продуктов богатых холестерином, острых и копченых блюд, сдобы. Рекомендуется употреблять рыбий жир.
Полный отказ от курения. Ритм работы сердечной мышцы под влиянием никотина значительно учащается, возникает спазм сосудов. Эти факторы осложняют работу сердца.
Психический и эмоциональный комфорт. Для профилактики заболевания важно своевременно бороться со стрессом, постоянно контролировать эмоциональное состояние. Высокий уровень кортизола («гормона стресса») приводит к повреждениям сердечно-сосудистой системы. Стрессовые жизненные ситуации, эмоциональное перенапряжение приводят к спазму коронарных артерий, микрососудов. Гнев, чрезмерное возбуждение, особенно в совокупности с дефицитом сна и физической перегрузкой, способны вызывать острый инфаркт миокарда.
Правильный отдых. Для восстановления нормального кровообращения и профилактики развития гипертонии рекомендуется периодически отдыхать сидя с приподнятыми ногами или «в положении лежа». Спать нужно в проветренном помещении. Не рекомендуется сразу после пробуждения резко вставать с постели.
Отказ от алкоголя. Любые алкогольные напитки являются сердечными депрессантами. Наиболее распространенные заболевания, возникающие из-за их злоупотребления — инфаркт миокарда, кардиомиопатия. При употреблении алкоголя сосуды сужаются, а пульс увеличивается. Содержание норадреналина, адреналина в крови повышается.
Профилактические осмотры у кардиолога. Чтобы в случае необходимости своевременно начать лечение, нужно регулярно консультироваться со специалистом, проходить обследования.