Коклюш — это острая бактериальная инфекция, вызванная Bordetella pertussis. Передается воздушно-капельным путём. Преимущественно страдают дети. Врожденного иммунитета от него нет, так что только родившийся ребенок может легко заболеть коклюшем, если у кого-то из родственников, кто контактирует с ребенком он есть.
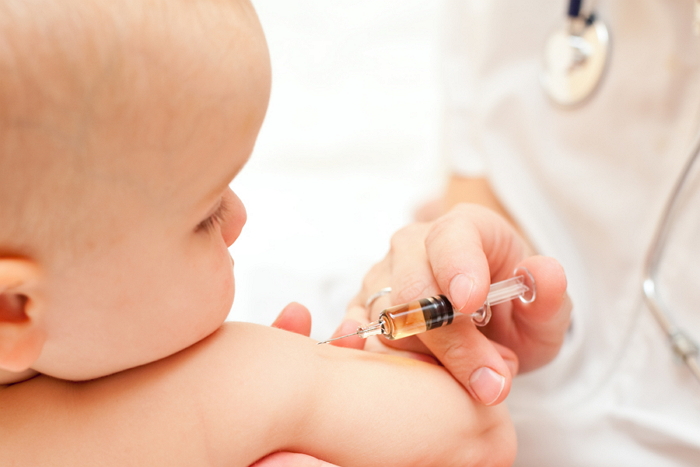
Существует иммунизация от коклюша. Всем известная вакцина АКДС содержит в себе компонент — коклюша. Делается она в 2, 4, 6 и 18 месяцев, а так же в 6 лет.
Уберечь ребенка полностью от этого заболевания вакцинация не может, но она существенно облегчает течение и симптомы коклюша. А это очень важно, учитывая то, что больше всего подвержены дети до 3 лет.
Содержание
Коклюш — причины развития и пути заражения
Коклюш — это чрезвычайно заразная инфекция, вызываемая специфической бактерией Bordetella pertussis (Бордетелла пертуссис). Этот инфекционный агент отличается повышенной чувствительностью к таким внешним факторам, как ультрафиолетовое излучение в спектре солнечного света, препараты хлора
Данная разновидность грамотрицательных палочек отличается неподвижностью, тонкой проницаемой оболочкой, нуждается в кислороде для существования и деления, относясь к аэробному виду бактерий. Среди возбудителей коклюша выделяют четыре основных серотипа.
Передача возбудителя происходит воздушно-капельным путем при тесном контакте с инфицированным человеком. Помимо заражения от больного коклюшем зафиксированы также случаи передачи бактерии от скрытых носителей инфекции.
Больной способен распространять инфекцию с первых дней патологических проявлений и в течение 30 суток после начала явной стадии заболевания. По некоторым исследованиям, Борделла пертуссис может также передаваться на последнем этапе инкубационного периода коклюша, когда признаки еще не выражены.
Такой признак, как интенсивность кашля, напрямую связан со степенью распространения возбудителя, содержащегося в биологических жидкостях (слюне, слизистой мокроте): чем сильнее кашель, тем выше шансы на заражение инфекцией окружающих.
Коклюш — симптомы у детей
Период заболевания имеет несколько стадий развития: инкубационную, катаральную (предсудорожную), период сухого кашля, выздоровление:
- Инкубационный длится от 3 до 14 суток, но в среднем не более 5−7. В это время начинает появляться сухой кашель. Чаще всего возникает перед сном и во время него. Он не поддается лечению противокашлевыми средствами, становится приступообразным. Может возникнуть легкий насморк. Что касается температуры, то она обычно не повышается выше 37−37,5. Ребенок практически здоров, у него не пропадает аппетит и нормальный сон. При этом не проявляются изменения в горле или легких;
- Катаральный длится от 2 до 8 недель, иногда больше. Характеризуется усилением кашля. Приступы становятся толчкообразными, следуют один за другим. При этом ребенок не может нормально вдохнуть;
- Период выздоровления достаточно долгий. Порой кашель может пройти только спустя полгода. Нередко в процессе лечения другие простудные заболевания вновь вызывают его приступы, но они более мягкие и менее неприятные. В это время сильно страдает иммунитет, особенно если ребенок имел тяжелое течение болезни.
Симптомы коклюша, проявляющиеся у грудных детей, выражены не менее ярко. Данная инфекция особо опасна для этой категории пациентов, так как при судорожном кашле может возникнуть остановка дыхания и существует высокий риск летального исхода.
Маленькие дети подвержены приступам репризов — судорожных вдохов. Их хорошо слышно на расстоянии. Возникают они в результате спазмов голосовой щели при прохождении через нее воздуха.
Перед приступами зачастую возникает чихание, чувство страха и беспокойства, а также зудит горло. Кашель оканчивается рвотой, в которой обычно обнаруживается комок густой и вязкой слизи. Приступы сильно изнуряют малыша, так как могут возникать до 50-ти раз за день.
Во время сухого кашля:
- Ребенок имеет красноватое лицо, которое синеет при приступах;
- Подкожные и шейные вены набухают;
- Язык высовывается до предела. Может надрываться его уздечка;
- На местах надрыва формируются язвочки;
- В легких имеются небольшие влажные и сухие хрипы, которые разбросаны по всей поверхности органов.
В период выздоровления, который обычно длится до 4 недель, кашель становится не таким частым и надрывистым. Рвота тоже наблюдается реже. Уздечка языка больше не надрывается. Малыш начинает спокойнее спать и у него появляется здоровый аппетит. Он прибавляет в весе.
Диагностика
Заподозрить коклюш можно на основании клинических проявлений.
Диагноз коклюша достаточно легко установить только лишь на основании клинической картины: наличия типичных кашлевых пароксизмов. Но для этого необходимы два условия: врач должен увидеть этот самый пароксизм, что весьма маловероятно, если ребенок не лечится в стационаре, ведь приступы могут быть редкими и возникают преимущественно в вечернее и ночное время; здесь поможет практический опыт и настороженность врача в отношении коклюша.
Поэтому не стесняйтесь заострять внимание педиатра на особенностях кашля у вашего ребенка: как он начинается, как протекает, как выглядит ребенок во время кашля. Приведу собственный пример: начав свою практическую деятельность в качестве педиатра, коклюша «вживую» я ни разу не видела, и, собственно говоря, не ожидала, что он действительно встречается в настоящее время (как оказалось, даже довольно часто встречается). И уже через 2 месяца работы — первый случай: полугодовалый малыш, в наличии коклюша у которого меня убедила именно внимательная мама, с подробностями описавшая типичный коклюшный пароксизм, который бы я еще долго не увидела, поскольку ребенок кашлял только ночью.
Для подтверждения диагноза коклюша, поставленного на основании симптомов, дополнительно используются лабораторные методы:
- Общий анализ крови — обнаруживается гиперлейкоцитоз (количество лейкоцитов увеличивается в 3−4 раза по сравнению с возрастной нормой).
- Бактериологическое исследование мазка слизи с задней стенки глотки — чаще дает ложноотрицательный результат, поскольку бактерии легко обнаруживаются в мазке лишь в катаральном периоде, когда обследовать ребенка на коклюш никому и в голову не приходит.
- Серологическая диагностика — обнаружение специфических антител к коклюшу в крови, взятой из вены. Метод точный, но дорогостоящий, поэтому в поликлиниках и стационарах не используется.
Лечение коклюша у детей
Важно: лечение коклюша осуществляется в домашних условиях, госпитализация показана только в случае тяжелого течения рассматриваемого инфекционного заболевания, когда у пациента отмечается нарушения в функционировании дыхательной системы и в кровообращении головного мозга.
Коклюш — что делать при приступе?
Если болезнь протекает без осложнений, никаких специальных действий предпринимать не нужно.
Простые способы, как облегчить кашель при коклюше
- Повысить влажность в помещении.
- Вывести ребенка на свежий прохладный воздух.
- Посадить малыша и наклонить его вперед.
- Потереть спинку для облегчения отхождения мокроты.
- Наложить холодный компресс на область носа.
При появлении признаков дефицита кислорода, удушья, необходимо сразу вызвать бригаду неотложной медицинской помощи. Специалисты используют более интенсивные методы, как лечить коклюш у детей:
- искусственная вентиляция легких;
- уколы высоких доз витаминов В1, В6 и С;
- внутривенное введение Седуксена.
Медикаментозная терапия
Так как больной во время развития коклюша испытывает настоящее мучение от каждого приступа кашля, врачи стараются максимально облегчить его состояние. Схема лечения рассматриваемого инфекционного заболевания заключается в назначении следующих лекарственных средств:
- препараты бронхолитического действия — они расширяют просвет бронхов и противодействуют развитию спазма;
- муколитические препараты — чаще всего их применяют в виде ингаляций, суть действия: разжижают мокроту, обеспечивают ее свободный отток;
- противокашлевые препараты — врачи их назначают редко, потому что эффективность при коклюше таких лекарственных средств минимальна;
- седативные и сосудорасширяющие лекарственные средства — они способны улучшать кровообращение в головном мозгу, работают «на опережение» предупреждая развитие кислородного голодания.
Лечение коклюша ведется по индивидуальным назначениям, потому что течение болезни у каждого пациента разное. Например, при тяжелом течении болезни или инфицировании вирусом коклюша в раннем детстве повышается риск развития гипоксии (кислородного голодания головного мозга).
Поэтому целесообразно проводить:
- кислородотерапию — через специальную маску или палатку (для новорожденных и грудничков) подается в организм детей воздух с высоким содержанием чистого кислорода;
- терапию ноотропными препаратами — они способствуют улучшению обменных процессов, проходящих в головном мозгу;
- двухдневное лечение глюкокортикостероидными гормонами — они быстро и эффективно снижают интенсивность приступов судорожного кашля, избавляют от апноэ (кратковременная остановка дыхания).
Если у больного выявляется гиперчувствительность или индивидуальная непереносимость каких-либо препаратов, отмечается психоэмоциональное возбуждение, то врачи могут назначить и антигистаминные препараты. В период выздоровления и реабилитации пациенты должны пройти витаминотерапию — витамины групп В, С и, А помогут быстрее восстановить организм и повысить уровень иммунитета. Обратите внимание: антибактериальные препараты (антибиотики) уместно назначать только в первые 10 дней заболевания, либо в случае развития осложнений в виде воспаления верхних дыхательных путей (бронхита) и пневмонии.
Лечение коклюша у детей в домашних условиях народными средствами
Перед тем как лечить коклюш у детей народными средствами, нужно обязательно посоветоваться с лечащим врачом.
В процессе того, как лечить коклюш у детей в домашних условиях, рекомендуется:
- принимать смесь свежего сливочного масла с медом; приготовление средства: масло и мед смешать в равных количествах и хорошенько вымесить получившуюся массу; принимать ребенку вне зависимости от возраста по 1 чайной ложке смеси 3 раза в день;
- регулярно использовать следующее довольно действенное средство: 4−5 зубков чеснока посевного истолочь до состояния кашицы, залить 200 мл коровьего молока, кипятить в течение 3−4 мин., затем быстро остудить средство, процедить через 1−2 слоя марли; детям 3−5 лет жизни пить по полстакана этого теплого отвара 3 раза в день; более старшим детям — можно и чаще; продолжительность курса лечения — 7−10 дней.
- Ещё один эффективный народный метод лечения коклюша у детей — систематически давать ребенку пить сироп, приготовленный из репчатого лука и меда; приготовление средства: требуется измельчить лук до кашицеобразного состояния, быстро отжать из кашицы сок, смешать его с равным количеством меда; ребенку независимо от возраста принимать смесь по пол чайной ложки 3 раза в день; продолжительность курса лечения — несколько дней.
- Можно давать пить оливковое масло с медом; приготовление средства: смешать масло с одинаковым количеством меда, 1 раз довести эту смесь до кипения, затем быстро остудить; ребенку вне зависимости от возраста принимать по пол чайной ложки этой смеси 2−3 раза в день.
- Эффективное народное средство от коклюша у детей при сильном спастическом кашле — использовать для приема внутрь теплый настой корневища с корнями алтея лекарственного; приготовление настоя: 1 чайную ложку высушенного корневища, измельченного в тонкий порошок, поместить в термос, заранее прогретый горячей водой, залить 200 мл крутого кипятка и настаивать в течение нескольких часов, время от времени взбалтывая, процедить через 1−2 слоя марли, хорошо отжать впитавшее воду сырье; ребенку в возрасте 3−5 лет принимать по 1 столовой ложке настоя 3−4 раза в день до еды; детям 6−7 лет пить по 2 столовые ложки средства 3−4 раза в день до еды; детям старше 7 лет можно принимать по 3 столовые ложки настоя 3−4 раза в день до еды.
Реабилитация после терапии коклюша у ребенка
При реабилитации большое значение придается проведению курса витаминотерапии. Используются такие витаминно-минеральные комплексы, как Эктиви, Мистик, Биск, Хромвитал+, Гипер, Пассилат и др. Обосновано применение пробиотиков — Биовестин-лакто, Линекс. Применяются в ходе реабилитации при коклюше у детей растительные адаптогены в виде элеутерококка, аралии или жень-шеня, а также неспецифические иммуномодуляторы — Дибазол, Нуклеинат натрия. Необходимо назначение ноотропных препаратов (ноотропил, пирацетам) в сочетании с препаратами улучшающими мозговое кровообращение (кавинтон, пантогам).
В восстановительном периоде, который может продолжаться до года и более, когда основные симптомы болезни уже купировались могут иногда отмечаться рефлекторные приступы кашля,
У данной болезни есть одна интересная особенность — полное отсутствие у ребенка врожденного иммунитета к коклюшу. Заболеванию может быть подвержен даже новорожденный. Но зато перенесенное заболевание гарантирует выработку у человека стойкого иммунитета, и эта защита организма при этом сохраняется в течение всей жизни. Народные средства лечения коклюша помогут нейтрализовать главное проявление болезни — приступы кашля до рвоты.
Осложнения коклюша у детей
Часто коклюш приводит к развитию различных осложнений. Они бывают специфическими и неспецифическими. Неспецифические осложнения развиваются при тяжелой форме патологии, которая характеризуется частыми приступами сильного кашля.
Среди специфических осложнений выделяют:
- Вследствие сильного кашля и повышенной воздушности альвеол они сильно растягиваются, что приводит к эмфиземе легких;
- Разрыв определенных участков дыхательных путей приводит к эмфиземе средостения или подкожной клетчатки в районе грудной клетки;
- Нарушение дыхания, задержка дыхания до 30 секунд, если дыхание задерживается на период более 30 секунд, может развиться апноэ;
- По причине нарушения оттока крови во время приступа из верхней части тела, могут возникать кровотечении и кровоизлияния в различные органы тела. Так, характерными бывают подкожные кровоизлияния, кровоизлияния в склеру глаз, головной или спинной мозг. Иногда бывают носовые кровотечения;
- Развиваются пупочная или паховая грыжа. Иногда у деток от сильного напряжения во время кашля может выпадать прямая кишка.
При ослабленном иммунитете к основному заболеванию может добавиться вторичная бактериальная инфекция, которая приводит к развитию неспецифических осложнений. К ним относятся пневмония, ангина, бронхит, трахеит. К осложнениям такого вида также относятся лимфадениты или отиты (воспаление среднего уха). Остаточными (резидуальными) явлениями после перенесенного коклюша могут быть хронический бронхит или воспаление легких. Часто у деток развивается энурез, нарушение слуха и речи, могут быть парализованы некоторые группы мышц.
Стоит ли делать прививку от коклюша?
Коклюш представляет смертельную угрозу для детей в возрасте младше 2 лет. Это объясняется недоразвитостью дыхательной мускулатуры ребенка, которая не в состоянии справиться с длительными приступами кашля. Поэтому первую вакцину от коклюша производят уже в возрасте 3 месяцев. Врожденного иммунитета от болезни у детей нет.
В том случае, когда младенец заболевает коклюшем в возрасте до 3 месяцев, требуется обязательная госпитализация.
Вакцина от коклюша входит в состав прививки АКДС, во время постановки которой ребенок также получает защиту от дифтерии и столбняка.
Многие родители задаются вопросом о необходимости ревакцинации ребенка от коклюша в более старшем возрасте. Специалисты указывают на то, что ревакцинация является необходимой, так как дети относятся к наиболее уязвимой к коклюшу группе лиц. Они переносят инфекцию особенно тяжело. Причем чем младше ребенок, тем сложнее будет его организму справиться с болезнью, вернее, с ее основным симптомом — приступообразным кашлем.
Поэтому следует позаботиться о здоровье и благополучии собственного малыша и сделать ему прививку от этой опасной болезни.
Родители должны помнить, что до того момента, пока не была изобретена вакцина, коклюш уносил множество детских жизней. Эта болезнь стояла на первом месте среди причин младенческой смертности вплоть до 1960 года. После начала массовой прививочной кампании количество летальных исходов сократилось в 45 раз. Несмотря на это, дети продолжают умирать от коклюша, и виной тому становится беспечность их родителей, которые отказываются от введения вакцины!
Профилактика
Профилактика коклюша у ребёнка включает в себя ряд различных мероприятий. В первую очередь, это вакцинация против заболевания, которая снижает вероятность его возникновения на 80%. Даже в случае заражения коклюшем у привитого человека, он будет протекать в лёгкой форме. В случае если заражение уже произошло, ребёнок должен быть изолирован на 30 дней. В учебном заведении, где он обучался, устанавливают карантин. Всех, кто с ним контактировал, проверяют на наличие бактерии, вызывающей коклюш.